زخم واسکولیتی چیست؟
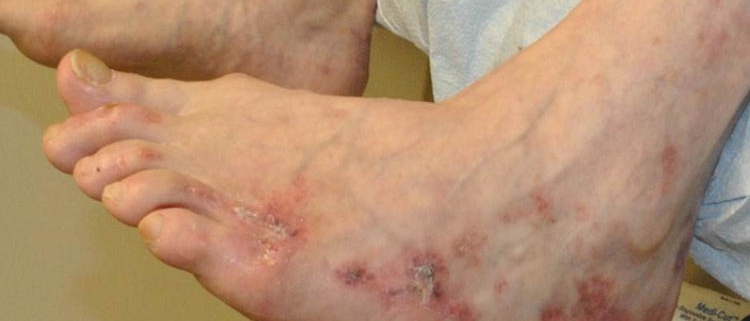
زخم واسکولیتی یکی از پیچیده ترین انواع زخمهای پوستی است که در اثر التهاب و آسیب رگ های خونی ایجاد میشود. این زخمها معمولا نشانه ای از بیماریهای سیستم ایمنی مانند لوپوس، آرتریت روماتوئید و انواع مختلف واسکولیتها هستند. وقتی جریان خون به بافتها کاهش پیدا کند، سلولها دچار آسیب و نکروز میشوند و در نتیجه زخم شکل میگیرد. این نوع زخمها برخلاف زخمهای ساده یا زخم دیابتی، روند درمان طولانی تر و حساس تری دارند و نیازمند مراقبت تخصصی هستند.
شناخت زخم واسکولیتی برای تشخیص درست بیماری زمینه ای حیاتی است. درمان بدون شناسایی دقیق علت، معمولا مؤثر نیست و ممکن است زخمها مزمن شوند یا عفونت کنند. از طرفی، این زخمها میتوانند کیفیت زندگی بیماران را به شدت کاهش دهند، بنابراین پیگیری پزشکی منظم و مراقبت های دقیق بخش جدایی ناپذیر درمان به شمار میروند.
این زخمها معمولا در نواحی پا، ساق یا مچ دیده میشوند، اما در هر بخشی از بدن ممکن است بروز کنند. تشخیص زود هنگام و اقدام سریع میتواند از پیشرفت و گسترش آسیب بافتی جلوگیری کند و روند بهبود را تسریع نماید.
علائم و نشانههای زخم واسکولیتی
تشخیص زخم واسکولیتی بر اساس نشانههای بالینی انجام میشود و شناخت این علائم به پزشک کمک میکند بهترین رویکرد درمانی را انتخاب کند. برخی از علائم مهم شامل درد شدید یا سوزش در ناحیه زخم، تغییر رنگ پوست اطراف زخم (قرمز، بنفش یا تیره)، وجود تاول یا لکه های خونریزی دهنده کوچک و زخمهای عمیق با لبه های نامنظم هستند.
از دیگر نشانه ها میتوان به تورم و التهاب اطراف زخم، خارش یا احساس گرم شدن موضع اشاره کرد. این علائم معمولا با پیشرفت بیماری تشدید میشوند و در صورت عدم درمان میتوانند به عفونت و آسیب شدید بافت منجر شوند. همچنین زخم های واسکولیتی اغلب با کاهش ترمیم طبیعی پوست همراه هستند و ممکن است با درمانهای معمولی بهبود نیابند.
توجه به علائم غیرمعمول و ثبت تغییرات زخم برای بیمار اهمیت زیادی دارد. هرگونه تغییر در رنگ، اندازه یا ترشح زخم میتواند نشانه پیشرفت بیماری باشد و نیازمند مراجعه فوری به پزشک است.
در بسیاری از بیماران، درد ناحیه زخم حتی در حالت استراحت هم وجود دارد و با فعالیت بدنی شدیدتر میشود. این ویژگی به پزشکان کمک میکند تا زخم واسکولیتی را از انواع دیگر زخمهای پوستی متمایز کنند و برنامه درمانی مناسب را طراحی نمایند.
علل و عوامل زمینهای
زخم واسکولیتی معمولا ناشی از التهاب رگهای خونی و کاهش جریان خون به بافتها است. شایع ترین عوامل زمینهای شامل بیماری های خود ایمنی مانند لوپوس، آرتریت روماتوئید و واسکولیت های سیستمیک میشوند. این بیماریها باعث میشوند سیستم ایمنی بدن به سلولهای خود حمله کند و دیواره رگ ها آسیب ببیند.
همچنین عفونتهای باکتریایی یا ویروسی میتوانند باعث واسکولیت و ایجاد زخم شوند. واکنشهای دارویی برخی داروها نیز ممکن است موجب التهاب رگها و تشکیل زخم شوند. اختلالات انعقادی و مشکلات خونرسانی، به ویژه در افراد مسن، از دیگر عوامل خطر هستند.
عوامل محیطی، سبک زندگی و تغذیه نامناسب نیز میتوانند شدت زخم را افزایش دهند. کاهش فعالیت بدنی، سیگار کشیدن و دیابت کنترل نشده، ریسک پیشرفت زخمهای واسکولیتی را بالا میبرند. بنابراین، تشخیص علت زمینهای و اصلاح سبک زندگی بخش مهمی از درمان محسوب میشود.
به طور کلی، زخم واسکولیتی یک بیماری سیستمیک است و درمان موفق آن تنها با مدیریت بیماری زمینهای و مراقبت دقیق از زخم امکان پذیر است. عدم توجه به این عوامل میتواند منجر به مزمن شدن زخم و افزایش عوارض شود.
تشخیص زخم واسکولیتی
تشخیص دقیق زخم واسکولیتی نیازمند معاینه بالینی و بررسی آزمایشگاهی است. پزشک از معاینه پوست، بررسی سابقه بیماریهای خودایمنی و آزمایش خون برای شناسایی التهاب و مشکلات رگها استفاده میکند. نمونهبرداری از زخم (بیوپسی) نیز میتواند به تعیین نوع واسکولیت و شدت آن کمک کند.
تصویربرداریهای رادیولوژیک و سونوگرافی برای مشاهده جریان خون در ناحیه آسیبدیده کاربرد دارند. این روشها به پزشک کمک میکنند تا از انسداد یا باریک شدن رگها مطمئن شود و برنامه درمانی مناسبی طراحی کند.
گاهی تشخیص تفاوت زخم واسکولیتی با زخمهای دیابتی یا وریدی دشوار است. در این موارد، ترکیب معاینه بالینی، آزمایش خون و تصویربرداری دقیق، راهکار استاندارد برای تشخیص صحیح محسوب میشود. تشخیص درست، کلید انتخاب درمان مناسب و جلوگیری از پیشرفت زخم است.
پیگیری منظم بیمار در مراحل اولیه تشخیص اهمیت زیادی دارد و کمک میکند تا درمان سریع آغاز شود و از عوارض جدی مانند عفونت یا نکروز بیشتر جلوگیری گردد.
روشهای درمانی زخم واسکولیتی
1. کنترل بیماری زمینه ای
درمان زخم واسکولیتی بدون کنترل بیماری زمینهای عملا بیاثر است. معمولا داروهای ضدالتهاب مانند کورتیکواستروئیدها تجویز میشوند و در موارد مقاوم، داروهای سرکوب کننده سیستم ایمنی مانند سیکلوفسفامید، آزاتیوپرین یا مایکوفنولات استفاده میشوند. هدف اصلی کاهش التهاب و جلوگیری از آسیب بیشتر رگ ها است.
کنترل بیماری زمینهای باید تحت نظر روماتولوژیست یا متخصص پوست انجام شود و دوز داروها به دقت تنظیم شود تا عوارض جانبی به حداقل برسد. در برخی بیماران، درمان ترکیبی از داروهای خوراکی و موضعی بیشترین اثر را دارد و روند بهبود زخم را سرعت میبخشد.
همچنین کنترل سایر عوامل خطر مانند فشار خون، دیابت و چاقی برای موفقیت درمان ضروری است. اصلاح سبک زندگی، رژیم غذایی مناسب و فعالیت بدنی کنترل شده میتوانند به بازسازی بافت و کاهش التهاب کمک کنند.
2. مراقبت تخصصی از زخم
پاکسازی زخم از بافتهای مرده (دبریدمان) یکی از مراحل حیاتی درمان است. استفاده از پانسمانهای پیشرفته مانند هیدروژل، فوم یا آلژینات که رطوبت زخم را حفظ میکنند، به بهبود سریع تر کمک میکند. تعویض منظم پانسمان و کنترل فشار مکانیکی روی زخم برای جلوگیری از عود و تحریک رشد بافت سالم ضروری است.
در صورت وجود عفونت، آنتیبیوتیک موضعی یا سیستمیک تجویز میشود. مدیریت عفونت نه تنها روند بهبود را تسریع میکند بلکه از انتشار باکتریها و عوارض جدی جلوگیری میکند. همچنین استفاده از داروهای ضد درد و ضد التهاب موضعی، راحتی بیمار را افزایش میدهد.
مراقبت طولانی مدت شامل نظارت بر تغییرات رنگ، اندازه و ترشح زخم است. هرگونه تغییر غیر معمول باید سریعا به پزشک گزارش شود تا اقدامات درمانی به موقع انجام شود. آموزش بیمار و خانواده درباره مراقبت صحیح از زخم بخش جدایی ناپذیر موفقیت درمان است.
3. درمانهای کمکی و پیشرفته
داروهایی که جریان خون را در ناحیه زخم افزایش میدهند، مانند پنتوکسی فیلین، میتوانند به بازسازی بافت کمک کنند. اکسیژن تراپی پرفشار در زخمهای مقاوم به درمان استاندارد میتواند با افزایش جریان خون و تحریک سلولها، روند بهبود را سرعت بخشد.
در زخمهای بزرگ یا مقاوم، جراحی و پیوند پوست گزینههای نهایی هستند. پیوند پوست در صورتی که بافت اطراف سالم باشد، میتواند زخمهای مزمن را بهبود بخشد و از عود جلوگیری کند. روشهای نوین مانند استفاده از فاکتورهای رشد و سلولدرمانی در حال تحقیق و کاربرد محدود بالینی هستند و نتایج اولیه امیدوارکنندهاند.
ترکیب درمان دارویی، مراقبت از زخم و روشهای پیشرفته، شانس بهبود کامل را افزایش میدهد. همکاری چندتخصصی شامل پوست، روماتولوژی، جراحی و پرستاری در کلینیک زخم فردیس کرج کلید موفقیت درمان است.
مراقبت های طولانی مدت و پیشگیری
پس از درمان اولیه، بیماران باید تحت نظارت منظم پزشک باقی بمانند. رعایت بهداشت زخم، جلوگیری از فشار و آسیب مکانیکی، و درمان به موقع بیماری زمینهای از اقدامات حیاتی پیشگیری از عود هستند. بیمار و خانواده باید آموزش ببینند که چگونه تغییرات پوست و زخم را شناسایی کنند تا درمان سریع آغاز شود.
پیگیری منظم و معاینات دورهای باعث کاهش خطر عود زخم و جلوگیری از عوارض طولانی مدت مانند اسکار یا نکروز بیشتر میشود. همچنین اصلاح سبک زندگی، تغذیه مناسب و فعالیت بدنی کنترل شده به بازسازی بافت کمک میکنند و کیفیت زندگی بیمار را بهبود میبخشند.
با تشخیص به موقع و درمان صحیح، بسیاری از زخمهای واسکولیتی قابل بهبود هستند. مدت زمان درمان به شدت بیماری، پاسخ بدن به درمان و مراقبتهای تخصصی بستگی دارد. همکاری چندتخصصی، صبر و پیگیری منظم از مهمترین عوامل موفقیت درمان محسوب میشوند. در موارد مزمن، رعایت توصیه های پزشکی کلینیک فوق تخصصی زخم فردیس و مراقبت های طولانی مدت میتواند از عود و عوارض جدی جلوگیری کند و کیفیت زندگی بیماران را حفظ نماید.
در نهایت، زخم واسکولیتی یک مشکل جدی اما قابل مدیریت است. با ترکیب درمان های دارویی، مراقبت از زخم و روشهای پیشرفته، بیماران میتوانند روند بهبود را تسریع کنند و از بروز عوارض جدی جلوگیری نمایند.


پاسخ دهید
میخواهید به بحث بپیوندید؟مشارکت رایگان.